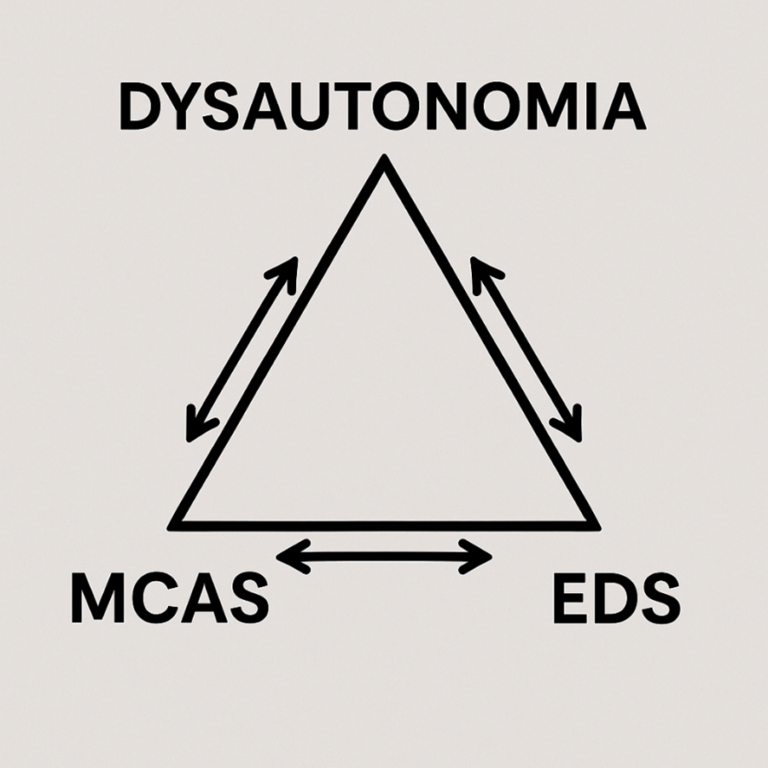
Układ odpornościowy i nerwowy wzajemnie na siebie oddziałują. Jeśli mamy np. stan zapalny w obrębie jelit czy żołądka spowodowany nadaktywnością komórek tucznych będzie on wpływać na nerw błędny i aktywność współczulną układu nerwowego. Zmieniona aktywność autonomicznego układu nerwowego natomiast może wpłynąć na zmniejszenie motylności w obrębie układu pokarmowego przyczyniając się do problemów takich jak SIBO, które z kolei wtórnie dokłada się do problemu nadmiernej aktywności mastocytów. Takich wspólnych połączeń jest bardzo dużo, a leczenie będzie zależne od indywidualnych objawów danej osoby.
Zespół aktywacji komórek tucznych
Mastocyty (komórki tuczne) to komórki układu odpornościowego, które reagują w odpowiedzi na kontakt z patogenami, stąd też wynika ich strategiczne rozmieszczenie w naszym ciele: w śluzówkach układu pokarmowego, oddechowego, moczowego czy układzie nerwowym. Są pierwszą linią obrony i w normalnej sytuacji chronią nasz organizm reagując odpowiednio do bodźca wypuszczając konkretne potrzebne mediatory
Zespół Aktywacji Komórek Tucznych to schorzenie, w którym dochodzi do nadmiernej aktywności tych komórek w wyniku czego człowiek może doświadczać szeregu objawów z różnych układów ciała. Dotyczy ok 80% osób z EDS.
W MCAS błona komórkowa mastocytów jest nadaktywna i komórka łatwo uwalnia mediatory ze swojego wnętrza w odpowiedzi na bodźce, które normalnie takiej reakcji nie powinny wywołać. Może się to objawiać w postaci:
-objawów alergicznych-katar, łzawienia oczu, świądu
-zaburzeń żołądkowo-jelitowych: wzdęcia, biegunki, zaparcia, bóle brzucha, zgaga
-Bólu głowy, zmęczenia, problemów z koncentracją i zapamiętywaniem, lęki, niepokój
-Zaczerwienienia twarzy, pokrzywki, swędzenia
-nierównomiernej lub przyśpieszonej pracy serca, niskim ciśnieniem
-obfitych, bolesnych miesiączek
-reakcją alergiczną na plastry czy opatrunki
Reakcje związane z MCAS w obrębie układu pokarmowego przyczyniają się do UKŁADOWEJ REAKCJI ZAPALNEJ CIAŁA, która może powodować nasilenie percepcji bólu w różnych częściach ciała czy nasilać przewlekłe zmęczenie czy problemy ze snem.
Dysautonomia
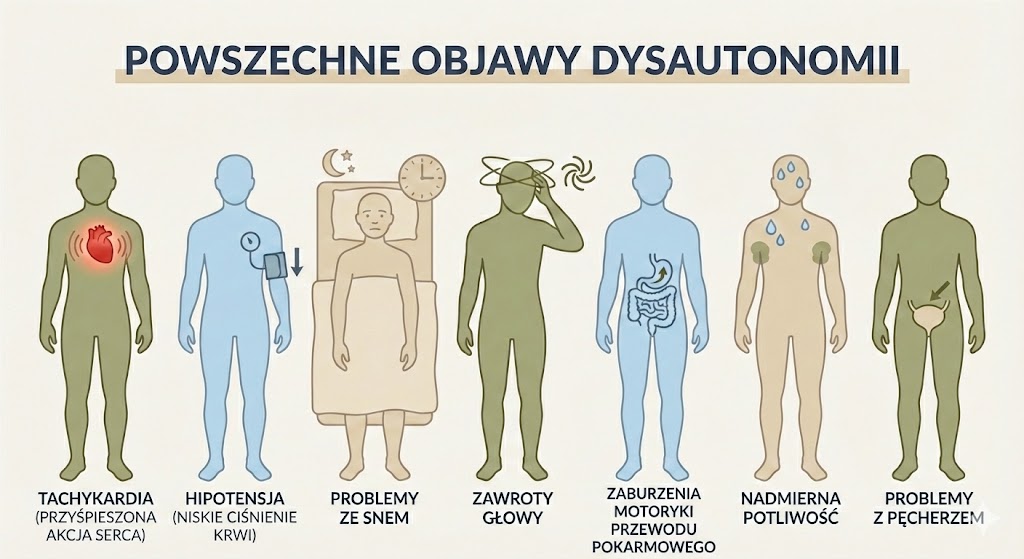
Dysfunkcje układu autonomicznego (dysautonomia) włącznie z POTS (zespół posturalnej tachykardii ortostatycznej)
Dysautonomia występuję znacznie częściej u osób z zaburzeniami tkanki łącznej.
U osób z EDS/HSD często występuje przewaga współczulnej części układu autonomicznego, który reguluje funkcje niezależne od naszej woli- oddychanie, trawienie, ciśnienie krwi, akcje serca, funkcje seksualne czy regulację hormonalną. W zaburzeniach tkanki łącznej problemy z tym układem mogą dawać następujące objawy:
-bóle głowy, zawroty głowy, zmęczenie, problemy z pamięcią, omdlenia, lęki, problemy z zasypianiem
-tachykardia, palpitacje serca, niskie ciśnienie krwi
-nudności, problem z przełykaniem, przewlekłe zaparcia, biegunka, ciężkość po posiłkach, wzdęcia
-niepełne opróżnianie pęcherza, częste oddawanie moczu
-uczucie braku powietrza, problem z wzięciem głębokiego wdechu, bóle w klatce piersiowej
-ból, mrowienie, drętwienie, zwiększona potliwość